对进一步完善医疗机构放射性药品使用监管工作的思考
摘要
目的:为地方药监部门培养放射性药品专业人才、制定政策意见、探索工作模式、把握监管尺度提供参考。
方法:梳理放射性药品的特点,总结医疗机构放射性药品使用及其监管工作的历史、现况和存在的问题,试图基于客观现实提出加强监管的思路和建议。
结果与结论:放射性药品是兼具药品和放射性物质双重属性的特殊药品。目前我国医疗机构涉及放射性药品的诊疗业务发展迅速,但仍伴随诸多不规范现象,相关监管工作有待进一步加强。
关键词:医疗机构、核医学、放射性药品、药品监管
放射性药品(简称“放药”)系指含放射性核素的,用于临床诊断或治疗的化学、生物制剂及其他核素标记药物制剂。放药属于特殊药品,其制备、使用和质量控制(简称“质控”)、废弃物处理方式与普通药品有显著区别[1, 2]。医疗机构的核医学相关部门既是使用放药的主要场所,也担负一部分制备放药的职能。放药的这些特点对其使用的监管工作提出了特殊要求。针对性地强化监管措施才能确保其临床应用安全有效。然而,放药日常应用的剂量和范围较小,一直以来公众、学界和监管部门对其关注较少。随着技术进步,放药相关诊疗业务变得日趋复杂,所涉及的放药品种、诊疗项目、患者人数不断增加,对临床工作的贡献也越来越大[3]。由于历史原因、认知水平、市场供应等问题,医疗机构中的放药使用仍存在诸多不规范现象,加强监管势在必行。本文尝试通过调研我国放药使用及其监管工作概况,归纳发达地区先进经验,分析当前放药使用监管工作存在的问题,探索改进对策,最终为提升基层监管工作的水准和效率、促进医疗机构放药使用的规范化提出建议。
放射性药品的特点和分类
放药兼具药品和放射性物质的双重属性,其管理既服从药品质控和监管的一般原则,也受到放射性物质相关法规约束。放药的特点有:①药效主要源自放射性。通过释放射线提供检测信号,或引发电离辐射造成生物学效应,系放药药效的主要来源,而药物自身理化性质引起的生物学效应是次要药效或副作用。②不恒定性。放射性核素的持续衰变使放药具有不恒定性,尚在制备过程中其放射性活度(简称“活度”)即开始不断损失,故其生产、运输、储存和使用必须优先考虑时效性。③有限的潜在辐射危害性。与其他放射性物质相同,放药应用或处置不当也可能造成一定的辐射污染,虽辐射剂量十分有限,但其制备、使用场所仍应具备适当的辐射防护和放射性废物处理条件。④容量小(毫升级)、化学剂量微小(纳克至微克级)、存在辐射自分解现象。⑤即时制备品种因衰变快,制备时无法集中灭菌,也无法待全部检验完成后才放行,其质控原则另作规定(如锝[99mTc] 药品和正电子药品)。
放药制备工艺根据其衰变特性大致分为:①体外检测试剂。即放射免疫分析药盒(简称“放免药盒”),其衰变慢,活度低,不用于人体,可批量生产,经短期运输或储存后使用。②即时制备的非最终灭菌制剂。其衰变快,活度偏高,只能在临用前快速小容量制备,经过滤除菌后立即给药。③批量生产的最终灭菌制剂。其活度较高但衰变慢或本身无放射性,一般批量生产和集中包装灭菌,经短期运输后直接给药或作为原料用于进一步制备。
从品种角度,放药大致可分为:核素发生器及其淋洗液和配套原料药盒、体内植入制品、即时制备品种、正电子药品、放免药盒、其他由反应堆和加速器制备的药物制剂等类型。目前我国已获批进入临床应用的放药品种38 个。2015 年版《中国药典》收载品种31 个,其中原料药6个、诊断用药18 个(其中1 个为正电子药品)、治疗用药8 个(其中1 个既可用于诊断又可用于治疗)[4]。
放药的临床用途分类如图1 所示。
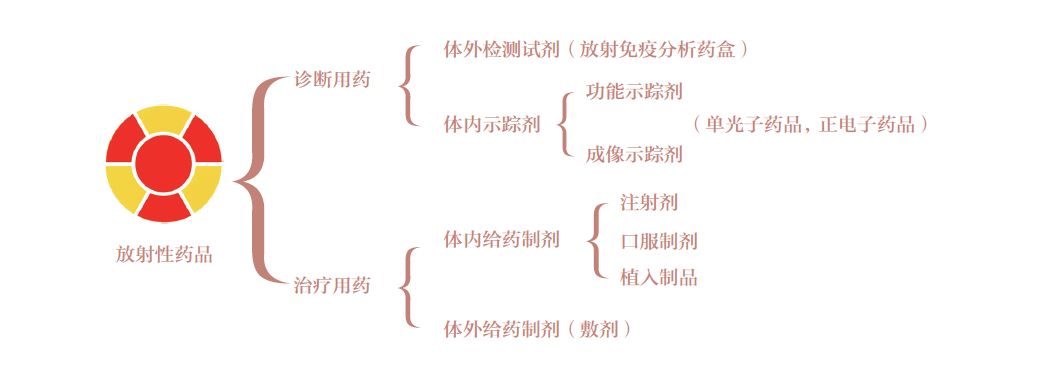
图1 放射性药品临床用途分类示意图
注:放射免疫分析药盒用于测定体液或组织样本的生化指标;体内示踪剂依据核素种类不同,也可分为单光子药品和正电子药品,用于对肿瘤、心血管疾病及神经系统、呼吸系统、泌尿系统、内分泌系统疾病等进行诊断、分期、疗效和预后评估;治疗用药可用于肿瘤、免疫系统疾病、内分泌系统疾病及皮肤病等
医疗机构放射性药品使用监管工作概况
1.历史沿革
新中国成立后,放药一直仅被视为“医用放射性核素”。20 世纪70 年代“放射性药品”一词才始见于文献。伴随着我国放药供应从依赖进口到初步自给,再到发展壮大的历程,以及市场上品种、产能不断增加的过程,医疗机构的放药使用业务从少数中心城市的大型综合医院向边远地区和专科医院铺开,相关设备和病例数量增长迅猛。早期医疗机构对放药使用条件的关注主要在于辐射防护,引进即时制备品种后,环境净化和无菌操作开始受到重视,并在实践中逐步完善。
新中国成立后我国的放药监管工作经历了漫长发展历程,越来越受到重视。新中国成立之初,“医用同位素”归口原国家科委和卫生部共管。1963 年原卫生部药品生物制品检定所(现中国食品药品检定研究院,简称“中检院”)医用同位素专业检验组成立,开启了放药检定工作。1974 年原卫生部药政局开始将放药纳入药品管理并颁布质量标准。1977 年《中国药典》开始收载放药。1985 年《药品管理法》和1989 年《放射性药品管理办法》颁布后,放药监管迈入法治化时代。1998 年国家药品监督管理局成立,统一了放药监管和新药评审工作[5-8]。此后,《关于开展核发〈放射性药品使用许可证〉工作的通知》(国食药监安〔2003〕199号)[9] 和《医疗机构制备正电子类放射性药品管理规定》(国食药监安〔2006〕4号)的颁布[10],对医疗机构使用、制备放药的许可条件做出具体规定并沿用至今。前者参照医疗器械管理模式,将医疗机构放药使用许可证分为四类,分别对应不同的许可品种;后者要求医疗机构在取得相应许可证后,还应取得备案批件方可自制正电子药品。《药品生产质量管理规范 (2010 年修订版) 放射性药品附录》(国家食药监局〔2012〕72 号公告)的颁布[11],为医疗机构自制放药条件的验收提供了参照标准。
2.当前概况
截至2016 年,全国使用放药的医疗机构科室共有891 个, 其中开展放射免疫分析的有336 个, 开展核素治疗的有657 个。配备单光子发射检查设备, 包含肾图仪、γ 相机、符合线路检测设备、单光子发射断层成像仪(single photon emission computed tomography, SPECT) 等, 共计774台(其中SPECT 661 台)。另外,正电子发射断层成像仪(positron emission tomography, PET)有275 台,回旋加速器165 台。每年放射免疫测定样本数为1216 万例,SPECT 检查患者数为210 万例,PET 检查患者数为50 万例,核素治疗患者数为61 万例。即时制备品种因受到企业供应距离的限制,部分医疗机构也开展自制。全国使用锝[99mTc] 药品的642 家医疗机构中40% 由企业供药;使用正电子药品的234 家医疗机构中66% 由企业供药[3]。
由于历史、认知水平的原因, 我国医疗机构的放药使用业务尚需进一步规范。主要问题有:① 重诊断轻治疗,与临床需求和发达国家水平之间存在差距[12]。②《药品生产质量管理规范 (2010 年修订版) 放射性药品附录》发布时间远晚于《核发〈放射性药品使用许可证〉验收标准》和《医疗机构制备正电子类放射性药品管理规定》,造成已建成场地难以达标。③质控工作不到位,如净化条件不足、原料药文号不完备、质控措施未验证、强制计量检验不及时、在不具备适当资质的情况下接受非法供应、医疗机构间私自调剂等[13,14]。
我国人口众多,核医学资源供给不足,分布不均衡,发展潜力巨大,加之原国家卫计委要求三级甲等医院必须设置核医学科,中华医学会核医学分会有“一县一核医学科”之规划,未来放药相关业务范围和体量必然持续增长。为避免损害患者权益,促进核医学诊疗水平进步和学科发展,上述问题亟待解决。
我国放药使用监管工作总体上力度逐步加强。相关法律法规、政策和技术标准不断修订,为监管的专业化奠定了基础,但也积累了诸如管理部门多次变更、多方监管协调不足以及新技术及其临床应用发展超前等问题。2017 年国务院修订《放射性药品管理办法》,将监管职责统一到药监部门[15]。此后各地开始着手理顺政策、流程,加强监管力度。根据笔者调研,目前全国许可证核(换)发工作正在稳步推进,北京肿瘤医院等16 家医疗机构已取得制备正电子药品备案批件,上海华山医院还取得了生产正电子药品GMP批件。总体而言,广东省、北京市、上海市等较发达省市的监管工作,其前瞻性、延续性、协同性较好。广东省三甲医院数量位列全国第一(66 家),放药使用剂量和服务患者人数也位于全国前列。该省于2009 年开始加强放药使用监管工作。考虑到历史原因,在给予一定整改期后,于2014 年启动许可证核(换)发。至今有75 家医疗机构依法取得许可证,绝大部分制备正电子药品的医疗机构已取得备案批件,并有15 家无证使用放药的医疗机构被查处。北京市有30 家三甲医院,覆盖人口密度位列全国第一位,是我国放药研制、使用技术水平最高的省市。2008年,该市在全国率先开始推进放药使用的规范化工作,2015 年颁布了许可证申报细则,启动核(换)发工作。目前,该市使用放药的医疗机构有43 家,其中10家开展即时制备品种制备,4 家开展放射性新药研制,3 家取得了制备正电子药品备案批件,涉及5 个品种。此外,天津、江苏、甘肃、新疆等省区市跟进较快,已分别制订了本省政策和实施意见。
3.对监管工作经验和问题的总结
放药使用监管工作推进较快的发达省市,其药监部门的工作思路值得借鉴:①坚持“有法可依、有法必依、公开透明”原则。所有放药相关行政审批事项和流程均由省(市)政府统一组织第三方律师审核,通过后在官方网站公布[16]。②严格执行国家监管部门规定和文件精神。在制订本省审批流程和验收标准时,不拔高或增减内容,只针对条款可操作性作适当细化,强调重点条款。③上下级药监部门分工明确,责任向下落实。上级部门负责解释法规和国家监管部门政策、提出实施办法、核发和管理许可证、审批制备正电子药品备案批件、内部培训、制订监管计划和督导执行;下级部门勤下基层深挖实情,负责放药使用的日常监管,包括医疗机构现场飞检、整改督导、案件查处等。④多部门合力。与卫健委、环保部门协调,在严守职责的前提下密切配合,对医疗机构进行督察,并从有影响力的医院开始树立典型案例。⑤加强帮扶。药监部门在医疗机构申报相应行政许可的准备阶段即开始介入,对其进行技术指导,争取卫健委给予公立医疗机构资金和政策支持,并为医疗机构留出整改时间。⑥与专业学会合作。积极与所在省市核医学会联络,从学科发展角度共同规划,借助学会影响力推动医疗机构整改。⑦加强稽查。在督导医疗机构整改的同时,加强对生产企业的稽查,严厉打击不具备资质的医疗机构供应放药的行为,形成震慑。
目前我国有相当一部分省份的许可证核(换)发和医疗机构制备正电子药品备案工作尚未完成,放药使用的规范化工作需要加快推进。放药使用监管工作目前面临的主要问题有:①现行法规有待完善。国家药品监管部门曾颁布通知延长许可证有效期 [17]。目前各省市暂由药监部门经省级人民政府授权后执行。针对法规、政策层面的问题,国家药品监管部门正调研和着手解决。②监管队伍建设有待加强。目前使用放药的医疗机构众多,而地方药监部门普遍存在建制薄弱、专业知识不足等问题。此外,现行体制下引进专业人才较为困难、公众盲目恐惧核辐射、监管工作时间须服从放药时效性等情况,都影响了人才培养。③监管技术力量不足。目前我国放药监管的技术资源总体上分布不均衡,地方药监部门缺少足够的技术支持和辐射检测防护设备。此外,由于放药的时效性,其质检应快速完成,长途运输样品不现实,且对检定设备的要求高,故放药检验应就地实现。但目前除中检院和上海市外,各地方药品检验所均不具备放药检定能力。由中检院授权第三方机构承担放药检定尚无先例。④行政流程有待理顺。目前在多数省市,放药相关审批流程尚未正式列入政府部门行政许可事项并予以公开。此外,现行法规中的许可证换发流程并未涉及品种变更,若需增加新品种,只能重新申报许可证核发,给药监部门和医疗机构增加了不必要的负担。
加强监管工作面临的挑战
由于受到我国放药产业布局、整体认知水平及历史原因的局限,推进放药使用的监管工作还面临一些挑战:①医疗机构设施改建尚需时日。放药使用、制备环境应同时具备适当的辐射防护和净化条件,须在基建时充分兼顾,否则后期改建难度极大。由于场地建设的历史欠账、医疗机构现有硬件条件的限制以及法规修订等原因,医疗机构需完成大量改建方能完全符合现行法规要求。若立即严格执法,会对放药供应和诊疗活动造成冲击,负面影响较大。②放药供应不足。我国现有放药生产企业20 余家,其生产规范化建设已较完善。在品种和剂量方面,国有企业的供应占到70% 以上。在即时制备品种方面,目前仅有2 家企业取得了锝[99mTc] 药品批准文号,3 家企业取得了正电子药品批准文号,其他企业均采取授权或委托模式。由于时效性要求、交通条件和监管政策的限制,企业供应放药(尤其是即时制备品种)的品种数量、产能和配送能力仅可满足中心城市需求,尚难顾及较偏远地区。针对企业难以供应的地区、品种,只能由医疗机构自制。③缺乏规范的不良反应监测体系。不良反应监测为放药质控工作起到重要的预警作用。由于放药使用需兼顾时效性和辐射安全,一般不归属医疗机构药学部门管理,但核医学科等使用科室又缺乏规范的不良反应监测体系。此问题需由卫健委、药监部门会同医疗机构结合实际协调解决。
推进监管工作的思路和对策
针对上述问题和挑战,应在充分调研的基础上理顺监管思路。笔者对此提出以下建议:①应强调放药的药品属性。放药虽有特殊性,但不影响其药品属性,不可仅将其视为放射性物质。应克服侥幸心理和经验主义,严肃执行放药相关法规和技术标准。②医疗机构自制放药应严格质控。虽然已批准上市的即时制备品种在产品质量符合法定标准的前提下可由医疗机构自制,无须申报药品批准文号,但医疗机构仍应建立完善的质控体系。③自制放药的监管应从属医院制剂管理原则。医疗机构制备放药仅限本院内使用,不得调剂或上市,故其监管原则应从属院内制剂而非企业GMP,其技术标准可参照《药品生产质量管理规范 (2010 年修订版) 放射性药品附录》而非完全照搬。④保障供应是加强监管的必要条件。在放药产业发展水平较高的省市,企业已能取代医疗机构的自制锝[99mTc] 药和大部分自制正电子药品业务。发达省市能较快推进放药使用的规范化,主要得益于当地企业的供应品种、产能和配送条件能够满足当地需求。不论从药品质量、安全性还是成本考虑,当地医疗机构自制放药的动力都不强。
基于上述思路,本着“依法、合理、可操作”的原则,可尝试从以下方面加强监管工作:①推进市场主体多元化。从稳定医疗服务供给和促进医药产业发展的角度,应积极引进实力较强的放药企业,在产业政策层面给予适当支持,鼓励企业增加供应品种和产能;同时整顿市场秩序,严厉打击非法供应,促进放药产业健康发展。②加强对医疗机构的帮扶督导。应会同相关领域专家,以发达省市先进医疗机构为范例,选择当地代表性医疗机构作为典型案例,对其整改工作进行针对性督导帮扶,并协调相关部门,尤其是卫健委给予用地、资金、政策、技术服务等支持。同时遵循“来源合法、记录完整、去向可控”的原则,加强督察。③探索院企合作。可尝试由放药企业和医院合作建设合格的放药生产场地及检验设施。④建立验收标准细则。应借鉴发达地区经验,制订适用于本省实际情况的许可证及制备正电子药品备案审批流程和验收标准细则,在不违反原则的前提下对非核心条款作一定的灵活处理。⑤加强监管队伍和技术体系建设。改革体制机制, 大力引进和培养专业人才, 积极与学界沟通, 加强监管人员培训以及辐射防护装备建设。⑥加快建设地方检定平台。应由省级药检所协调放药检验平台的建设,可探索由具备条件的企业在经中检院认证和授权后,承担放药委托检验或检定业务,但即时制备品种的即时检验项目仍应由医疗机构自行完成。⑦加强放药不良反应监测体系建设。依托现有医疗机构药学部门成熟的药品不良反应监测体系,建设规范的放药不良反应监测体系,保障用药安全,为提高放药质控水平提供支持。⑧多部门协作。应与卫健委、环保、交通运输等部门配合,并与专业学会合作推动医疗机构整改,同时为企业向边远地区配送放药制订合理规范。
展望
综上所述,当前我国医疗机构的放药相关诊疗业务正呈快速发展态势,新型放药的自主研发工作也已起步。2018年9 月,由厦门大学分子影像暨转化医学研究中心牵头开发的氟[18F] 阿法肽注射液,成为我国首个获得国家药监局颁发的一类新药临床试验批件的正电子药品品种。医疗机构放药使用的规范化正有条不紊地推进。但由于放药产业布局、认识水平、历史原因等局限,相对于庞大的既有业务量和新技术应用的快速进展而言,放药使用的监管工作尚有一定改进空间。为贯彻十九大报告提出的“健康中国”战略,基于“以人为本”的理念,本着“用药安全无小事”的原则,以新一轮机构改革为契机,根据放药特点对其使用业务的监管进行总体筹划,并针对性地加强薄弱环节。未来放药使用监管工作的目标,将是在保障市场供应的前提下督促医疗机构实现放药的规范使用和制备,保证相关诊疗用药的安全有效,最终促进我国核医学诊疗水平的进步和放药产业的良性发展。
作者简介
李淼,西安交通大学第一附属医院
并列第一作者:马爱华,陕西省食品药品监督管理局
姚雄,陕西省食品药品监督管理局
姚澜,西安市食品药品监督管理局
邓召,陕西省食品药品监督管理局
通讯作者:詹养义,陕西省食品药品监督管理局
来源:李淼,马爱华等.对进一步完善医疗机构放射性药品使用监管工作的思考[J].中国食品药品监管.2018.10(177):57-65.
(责任编辑:齐桂榕)