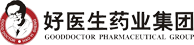抗抑郁新药氯胺酮研发最新进展浅析
抑郁症是一种慢性,影响人体健康,甚至威胁生命的精神性疾病,是全球范围内最常见的致残原因之一。重度抑郁症(Major Depression Disorder,MDD)是一类常见但严重的情绪障碍,约20% 的人群在一生中会遭遇严重的抑郁。患者表现出情绪持续低落或对日常活动丧失乐趣,并且对职业、教育、社交等重要活动产生障碍。
过去几十年,随着人类现代城市生活节奏的加快,生活及工作上的压力不断增加,MDD患者呈现逐年增多的趋势。据估计,美国每年约有1600万人患有抑郁疾病,国内达5400万人。据美国国家卫生统计中心(NCHS)2017年发布的一份报告显示,在美国12岁或以上的人中有近13%服用抗抑郁药。从1999年到2014年,这一比率增加了近65%。严重的抑郁症在全球则影响近3亿人,同时抑郁症药物的市场预计约为830亿美元。
重度抑郁症进展的后期,经常伴随有自杀倾向,而2016由重度抑郁而造成的自杀案例高达45000 起,已成为全美排名第十位的死因。最近美食家Anthony Bourdain因重度抑郁而自杀去世再次引起人们对重度抑郁危害的关注。
抗抑郁老药简介
抑郁症发病机制非常复杂,涉及神经、内分泌、免疫等多方面的病变。既有其发病的精神因素,也有背后的生理因素。传统上较为认可的假设主要为“单胺神经递质学说”,即认为抑郁症是由于大脑中单胺类神经递质的水平低下引起的,包括去甲肾上腺素、5-羟色胺等。而临床研究中也发现神经递质受体的数量及敏感性也起着关键作用。
近年来新的假说包括“炎症反应学说”“神经生长因子学说”等。
传统的抗抑郁药主要是通过5-羟色胺系统发挥作用。最常使用的一类治疗药物是选择性5-羟色胺再摄取抑制剂(SSRIs),包括Zoloft(舍曲林)、Prozac(氟西汀)、Celexa(西酞普兰)、Paxili(帕罗西汀)等。另一类抗抑郁药是5-羟色胺和去甲肾上腺素再摄取抑制剂(SNRIs),包括Pristiq(去甲文拉法辛)、Cymbalta(度洛西汀)等。
其它类别还包括去甲肾上腺素靶向药物(NRIs),如Wellbutrin(安非他酮)和三环类药物。较老的抗抑郁药物还有Elavil(阿米替林)和Norpramin(地昔帕明);以及单胺氧化酶抑制剂(MAOIs),如Nardil(苯乙肼)和Marplan(异卡波肼)。
但是,传统的抗抑郁药物有严重的局限,一个是延迟作用,大多需要2-3周以上时间才能起效。很多患者就是因为不能熬过这段时间,失去信心,中断治疗,前功尽弃,甚至酿成悲剧。另一个是应答率不高,30%的抑郁症患者没有反应,另外还有30%只有部分应答。
因此,在重度抑郁症治疗领域,对起效更快的药物(特别是在有自杀倾向的患者中),具有新作用机制的药物有着迫切的医疗需求。
氯胺酮抗抑郁最初的证据
自单胺再摄取阻滞剂三环类抗抑郁药的发现以来,抑郁症领域的大多数药物开发工作都集中在血清素和去甲肾上腺素神经递质系统上。而早期研究表明,典型的抗抑郁药改变了NMDA受体甘氨酸位点的亲和力,表明NMDA受体功能降低有助于抗抑郁反应。研究谷氨酸神经递质系统和突触可塑性的机制刺激了这个领域的药物开发工作。
耶鲁大学的Krystal、Berman、Charney及其同事早在2000年首先直接测试并报道了这一假设,他们研究了单一的亚麻醉剂量(0.5 mg / kg,在40分钟内静脉注射[IV])氯胺酮,发现患者在几个小时内就可以迅速改善抑郁症状。
氯胺酮的快速和有效的抗抑郁作用在Zarate、Charney和美国国家精神卫生研究所的同事进行的一项更大规模的双盲、安慰剂对照研究中得到证实。随后许多其它研究所也得到类似的结论,消除了人们对氯胺酮令人难以置信的抗抑郁作用的怀疑。
氯胺酮抗抑郁的可能机制
谷氨酸和NMDA受体在学习和记忆的神经细胞模型中发挥重要作用,特别是长期增强(LTP),其特征在于对先前的高频刺激的持续突触强化的响应。
Schematic model for the initial cellular target sites of rapid-acting antidepressants and subsequent synaptic changes
NDMA受体调节是抑郁症发生的一种崭新机制。在过去的十年中,研究人员越来越相信谷氨酸的失调在抑郁症中起着重要作用。谷氨酸是一种通过NMDA的神经递质。
在抑郁症中,据认为阻断NMDA受体能改善大脑的可塑性、增强突触连接。而最近的临床研究也发现,抑郁症患者边缘系统部分脑区的结构发生了改变,相关功能也受到损伤,表明神经可塑性的改变可能是抑郁症发生的根本机制之一。
氯胺酮对NMDA受体的作用可能影响抑郁症中涉及的脑区NMDA功能和突触可塑性。
与慢性应激的影响相反,由研究发现单剂氯胺酮可迅速增加内侧PFC(mPFC)V层锥体神经元中脊柱突触的数量和功能,并迅速逆转这些神经元的突触缺陷。
除了氯胺酮在mPFC中的作用外,最近浙大胡海岚团队在《自然》发表的研究长文中显示了氯胺酮在外侧缰核中的作用,这是一个抑制大脑中主要奖励中心的区域。研究首次揭示了大脑中外侧缰核的特殊放电方式——簇状放电,是抑郁症发生的充分条件。而低剂量的氯胺酮之所以会产生快速抗抑郁效果,正是因为其可以有效阻止这一脑区的簇状放电。
该研究表明,啮齿动物模型中的抑郁样行为(大鼠先天性学习无助和小鼠慢性束缚应激)的特征是外侧缰神经元中的神经元突发激发增加,这导致抑制主要奖励和情绪的活动。而氯胺酮足以阻断LH大鼠的爆发性发作和抑郁行为。据推测,封闭外侧缰核所产生的抗奖励效应可能是氯胺酮快速抗抑郁作用的基础,氯胺酮在mPFC中的突触作用可能与氯胺酮的持续作用有关。
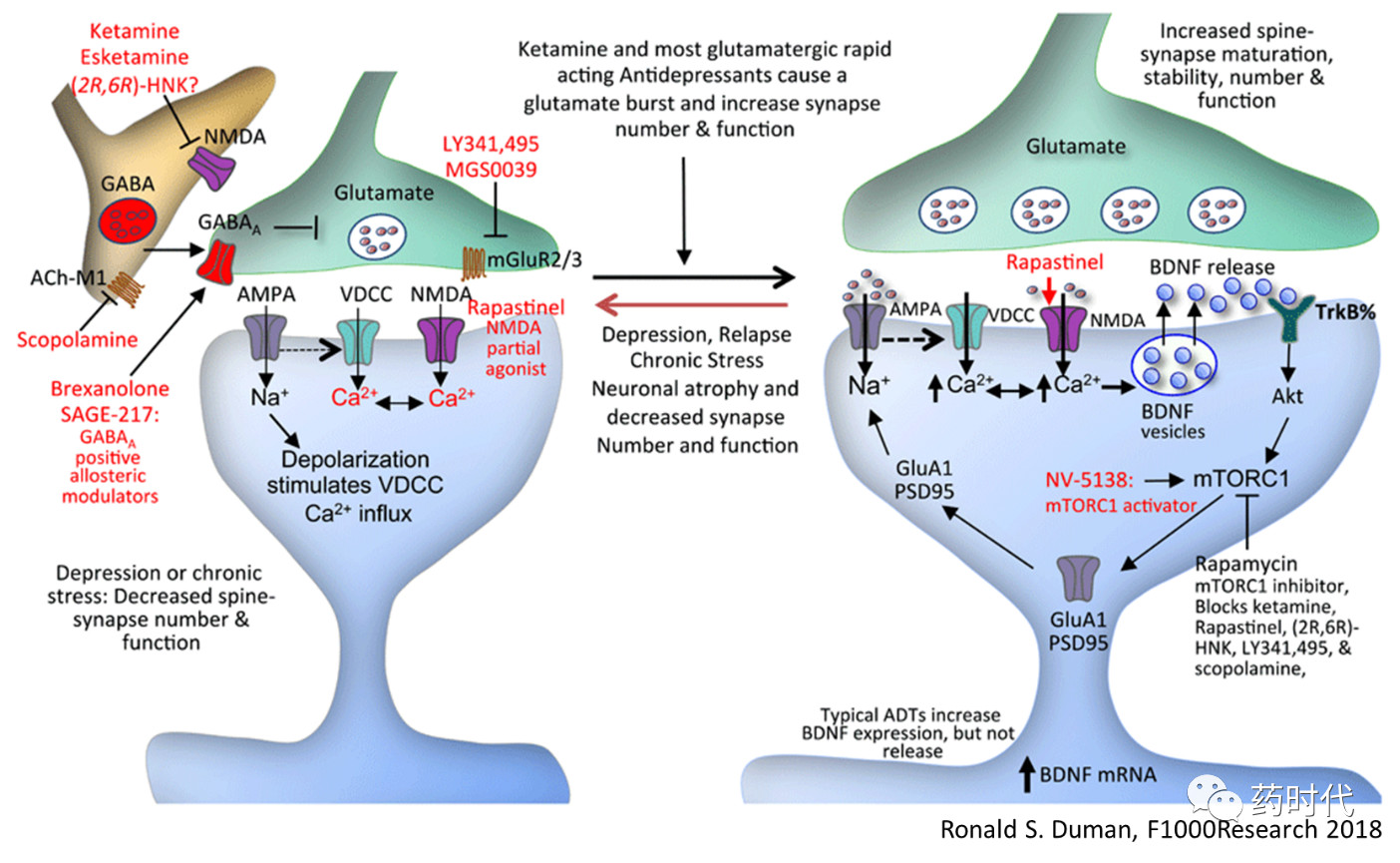
Model of the NMDA receptor complex and target sites of rapid-acting antidepressants
抗抑郁症的新型谷氨酸/ NMDA受体药物的开发
氯胺酮用于治疗抑郁症的广泛使用受到其精神模拟和解离的副作用以及滥用可能性的严重限制。然而,对于治疗抵抗或耐药的晚期抑郁症患者,氯胺酮可能是唯一的选择。
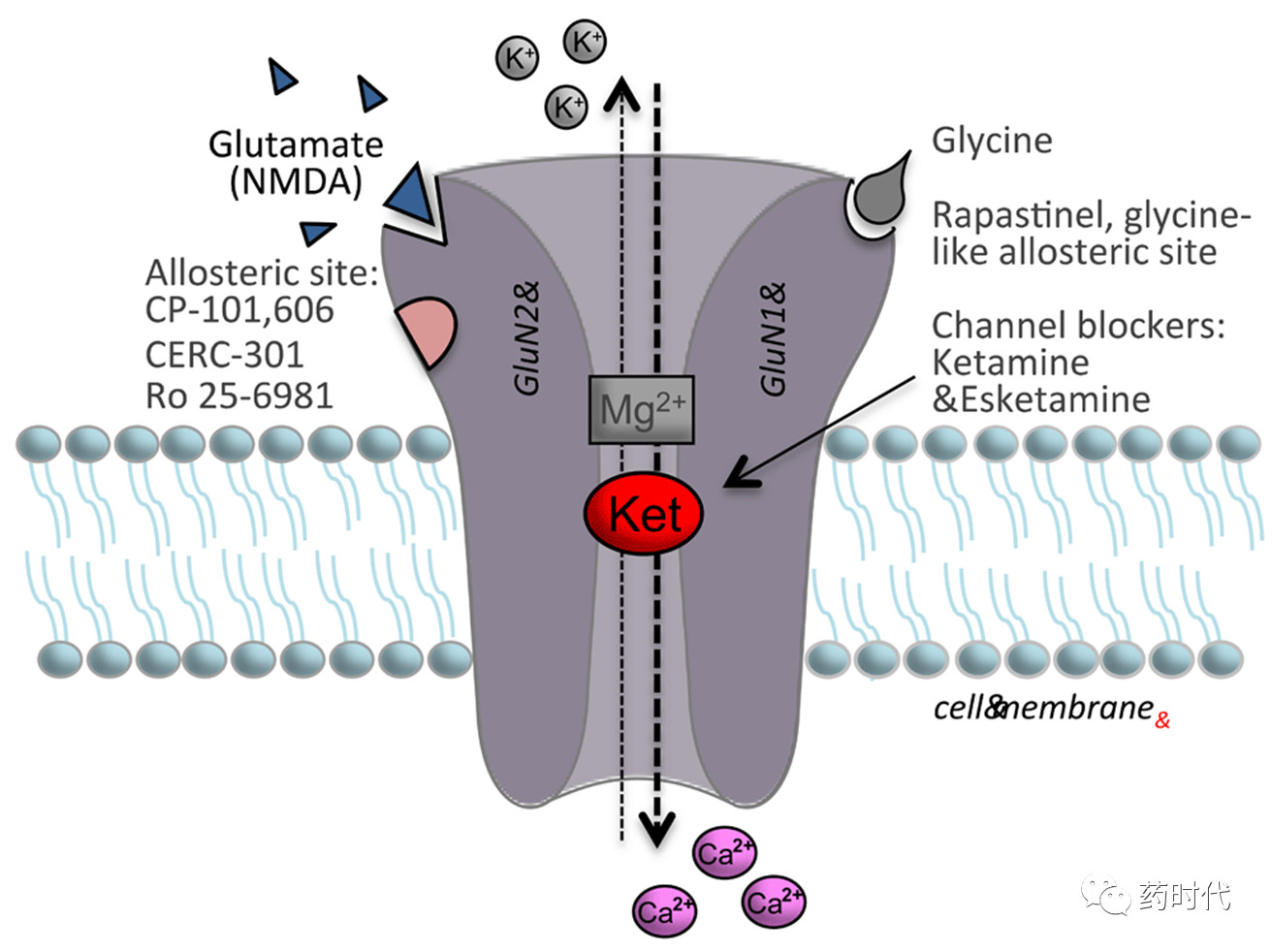
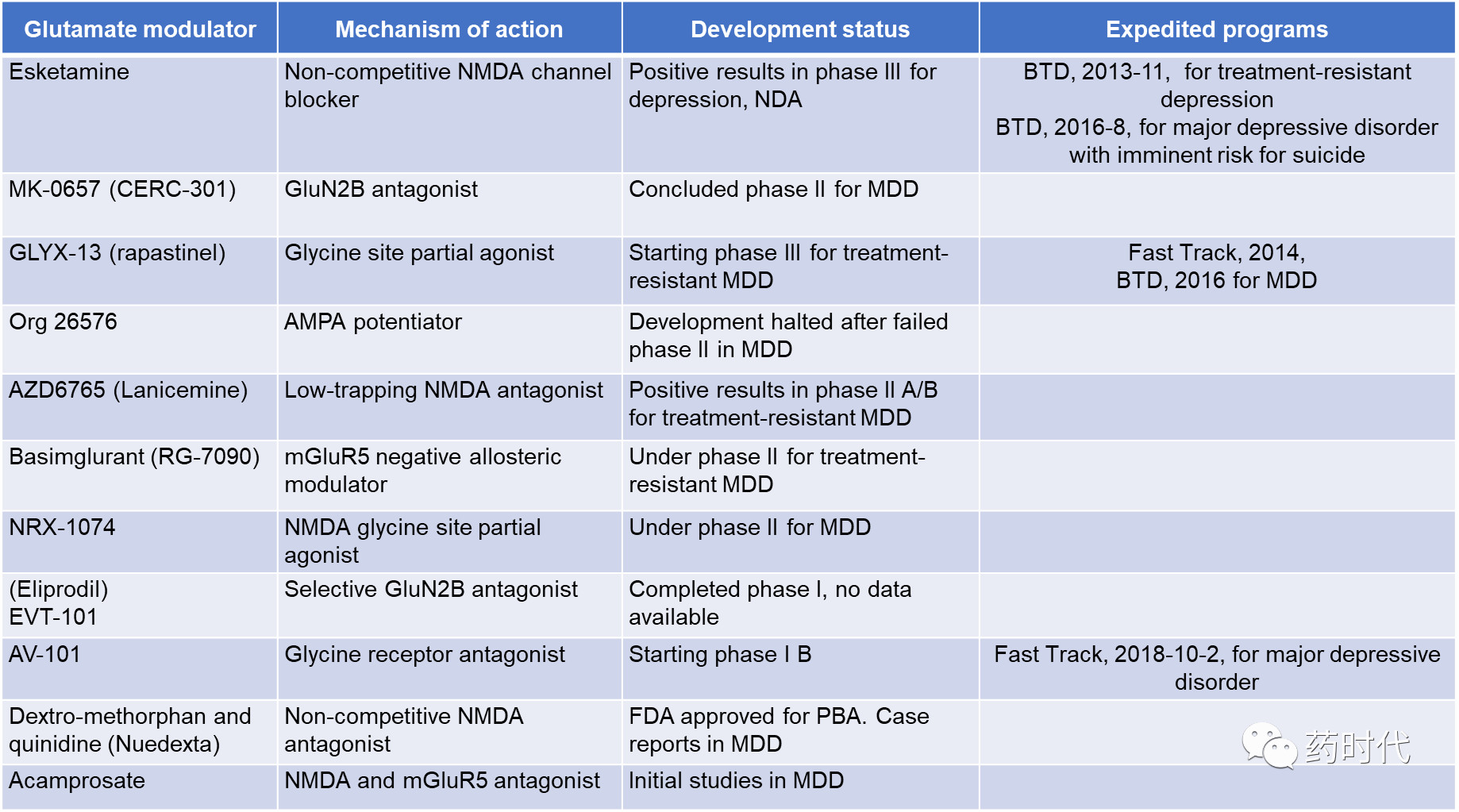
另一个限制是氯胺酮主要通过临床或医院环境中的静脉注射途径施用。为了解决这个问题,强生公司正在开发一种(S)-氯胺酮立体异构体(Esketamine,艾氯胺酮)的鼻吸应用。鉴于快速,有效的初步临床获益,该药物获得美国食品和药物管理局(FDA)的两项突破性疗法认证,一个用于耐药性抑郁症(treatment-resistant depression, 2013),另一个是有严重自杀倾向的重度抑郁症(2016)。艾氯胺酮的作用与氯胺酮类似,据说作为NMDA通道阻滞剂具有比(R)-异构体更高的亲和力。
鼻吸艾氯胺酮针对难治性抑郁的3期研究采用了随机、双盲、活性对照临床实验设计,2015年8月至2017年11月期间在美国、西班牙、德国、捷克、波兰等39个研究中心开展,受试者为中至重度、不伴有精神病性症状、对至少两种抗抑郁药反应不佳的复发或持续性抑郁患者(有人质疑两种不够多)。227名受试者以1:1的比例随机经鼻吸给药艾氯胺酮+口服抗抑郁药组或安慰剂+口服抗抑郁药组,艾氯胺酮的剂量为56mg或84mg,每周2次。
共有197名受试者完成了双盲期研究。研究主要终点为Montgomery-Asberg抑郁评定量表(MADRS)总分的变化,次要终点为治愈率,阈值为MADRS总分12分。
结果显示,艾氯胺酮组24小时的MADRS总分减分显著优于安慰剂组,第8、22(P = .009)、28天(-4.0 vs. -7.31; P = .010)也效果显著。第28天时,艾氯胺酮组的治愈率为52.5%,显著高于安慰剂组的31.0%(单边P = .001)。艾氯胺酮组常见不良事件(味觉障碍、恶心、眩晕、头晕)的发生率为安慰剂组的2倍以上。
基于3期临床的积极疗效,强生已于2018年9月4日递交NDA新药申请,用于难治性抑郁。而用于重度抑郁引起的自杀倾向的3期临床实验还在继续进行中。
艾尔建是最接近强生的竞争对手,该公司的NMDA拮抗剂药物repastinel目前处于2个III期临床研究中,预计将在明年获得最终数据。而Repastinel在2016年获得BTD的时间还略早于esketamine。Repastinel的作用与esketamine略有不同,前者阻断的是NMDA受体上的甘氨酸结合位点。艾尔建认为这将带来较少的副作用。2种药物用药途径也有所不同,rapastinel通过注射给药,而esketamine通过鼻内喷剂给药,具有较大优势。
除了艾尔建之外,美国Vistagen公司开发的一款药物AV-101也是靶向NMDA受体上的甘氨酸结合位点。该公司在2018年4月启动了一个大型II期临床研究,预计将在明年初获得数据。而今年10月初,AV-101则获得了FDA的快速通道Fast Track认证。
NMDA small molecule inhibitors in clinical trial
还有一些公司试图通过另一个受体亚基NR2B实现NMDA调节。例如MK-0657 (CERC-301),该药最初由默沙东发现,但因种种原因被放弃,之后被Cerecor公司接手。之前的2个II期研究显示,CERC-301未能建立有效的治疗窗口,虽然安全性很好。其它靶向NR2B的一些药物也归于失败,其中包括辉瑞的traxoprodil,该药几年前因心脏安全问题被搁置。从目前的情形看来,靶向NR2B实现NMDA调节这一方法似乎后继乏力。
总体来看,强生所面对的主要竞争者只有艾尔建和Vistagen。2家公司都将于明年公布数据,而2家公司都希望能获得更强的疗效和更少的副作用。毕竟,强生的数据虽然积极,却不够惊艳。
The “Glutamate Storm” in Mood Disorders: Perspectives for the Development of New Glutamate Modulators for Depression
然而,强生所面对的竞争和麻烦不止来自竞争对手,同时也来自哎氯胺酮的作用机制本身。
不同声音
一支由伊利诺伊大学芝加哥分校的神经科学家Mark Rasenick领导的团队报道了在人工培养的小鼠神经胶质细胞中进行的抗抑郁药物试验结果。研究者试验的所有药物都导致了神经胶质细胞膜上的一簇蛋白发生位置变化,指引细胞和它们的邻居形成新的连接。但氯胺酮能在15分钟内实现这一效果,其他常用抗抑郁药物却需要三天。
除此之外,其它能阻断NMDA受体,但不能抗抑郁的药物完全没有表现出这一效果。这意味着氯胺酮阻断NMDA受体的能力或许不是它抗击抑郁的主要武器。
Rasenick团队并不是第一个提出氯胺酮可能另有作用机理的团队。2016年5月,一篇发表在《自然》杂志上的论文提出,缓解小鼠抑郁的或许是氯胺酮的一种分解产物,而非氯胺酮本身。这种化合物影响的蛋白质是AMPA受体,而不是NMDA受体。
完成这项研究的团队计划于今年晚些时候在临床试验中测试这种分解产物。但该论文的合著者Carlos Zarate表示,目前就完全抛弃NMDA受体假说为时尚早,还需要更多的数据。
然而,众多阻断NMDA受体的类氯胺酮药物(包括制药巨头罗氏、辉瑞和阿斯利康的候选药物)都在临床试验中败北的原因或许并非十分平淡无聊那么简单:比如有可能是受试者用药的剂量太小、频率太低,不足以提升他们的情绪等等。
最新的一项研究则表明,氯胺酮的快速,有效的抗抑郁效果可能得益于其抑制NMDA的同时,也作用于阿片类受体。研究者用Naltrexone阻断阿片类受体,则完全消除了氯胺酮的抗抑郁效果。这对强生的艾氯胺酮NDA是一个大麻烦,而分析师对其将来的预期销售也马上打折了四分之一。
此消息对艾尔建则喜忧参半,艾尔建宣称repastinel可能不作用于阿片类受体,这是好消息;但如果抑制阿片类受体是快速缓解重度抑郁的必需条件的话,那就是一个坏消息。Repastinel需要更多的证据来证明自己。
正如纽约市氯胺酮治疗中心的主席兼精神病学家Steven Levin讲的那样。“氯胺酮是一种非常“dirty,dirty”的药物。它能出现在许多地方,发挥许多不同的作用。”
国内专家对氯胺酮临床使用的建议
与香港、台湾、日本的氯胺酮广泛滥用相比,国内对氯胺酮的应用得到严格的管控。
目前氯胺酮抗抑郁应只作为辅助治疗或应急措施,适用于有以下情况的患者:有强烈的自杀倾向,紧急的生命危险;口服抗抑郁药尚未起效,或尝试多种药物效果不佳,但情况危急,必须先稳住病情;因情绪不稳定,导致主要的治疗方法无法有效进行。
在上述情况下,氯胺酮可以快速有效的缓解病情,为患者赢得宝贵时间,等待传统口服药起效,或立即跟上有效的深度心理干预。
国内专家强调,等到其它方法起效后,应停止使用氯胺酮。
其实,氯胺酮快速抗抑郁的使用道理与MECT(无抽搐电休克治疗)非常相似,都能使病情快速改善,但往往也只能解燃眉之急,难以触及根本问题,也不宜长期使用(国内专家的观点)。
根据强生的鼻吸氯胺酮临床实验,在临床麻醉中,氯胺酮的用量一般是2-3mg/kg;而用于抗抑郁治疗时,一般仅为0.5 mg/kg。由于用于抗抑郁治疗的剂量相对较小,可能不易导致躯体的严重依赖,长期效果有待临床中进一步观察。
小结
自从20世纪50年代发现单胺能抗抑郁药以来,氯胺酮快速,有效和持续作用的发现可以说是60多年来抑郁症领域的最大崭新突破。哎氯胺酮药物的半衰期只有几个小时,而持续的效果可以达到3天到一周,其靶点量效关系与传统药物非常不同,作用机制更像是重启了大脑的硬盘。
氯胺酮和相关药物的发现为快速,有效地治疗抑郁症提供了巨大的希望。我们正在经历这一领域前所未有的抗抑郁药物开发进展:至少五种不同的药物(rapastinel、esketamine、AV-101、brexanolone和SAGE-217)已获得FDA的突破性疗法或快速通道认证。
通过不断的努力,人们希望很快能有一些新颖的、快速的、有效的治疗抑郁症的选择,希望这些选择可以针对疾病发生的内在根本原因,从而更加有效的缓解抑郁症状,给更多亟需的患者带来福音。
参考文献:
1. Antidepressant effects of ketamine in depressed patients. Berman RM, Cappiello A, Anand A, etal.: Biol Psychiatry. 2000; 47(4): 351–354.
2. A randomized trial of an N-methyl-D-aspartate antagonist in treatment-resistant major depression. Zarate CA Jr, Singh JB, Carlson PJ, et al. Arch Gen Psychiatry. 2006; 63(8):856–64.
3. A Consensus Statementon the Use of Ketamine in the Treatment of Mood Disorders. Sanacora G, Frye MA, McDonald W, et al.: JAMA Psychiatry. 2017, 74(4): 399–405.
4. Synaptic plasticity and depression: new insights from stress and rapid-acting antidepressants. Duman RS, Aghajanian GK, Sanacora G, et al. Nat Med. 2016,22(3): 238–49.
5. Ketamine blocks bursting in the lateral habenula to rapidly relieve depression. Yang Y, Cui Y, Sang K,Dong Y, Ni Z, Ma S, Hu H. Nature. 2018 Feb 14;554(7692):317-322. doi:10.1038/nature25509.
6. Depression: Ketamine steps out of the darkness. Malinow R. Nature. 2016 May 26;533(7604):477-8. doi: 10.1038/nature17897.
7. https://www.nature.com/news/party-drug-s-power-to-fight-depression-puzzles-scientists-1.21926
8. Ketamine and rapid-acting antidepressants: a new era in the battle against depression and suicide. Duman RS. F1000Res. 2018 May 24;7. pii: F1000 Faculty Rev-659. doi:10.12688/f1000research.14344.1. eCollection 2018. Review.
9. Attenuation of Antidepressant Effects of Ketamine by Opioid Receptor Antagonism. Williams NR.et al. Published Online:29 Aug 2018, https://doi.org/10.1176/appi.ajp.2018.18020138.
10. Antidepressants, Part 1: 100 Years and Counting: John J. Miller. Psychiatric Times 2017.