麻疹和麻疹疫苗的应用
- 2019-04-08 11:05
- 作者:崔晓雨 李长贵
- 来源:中国食品药品监管杂志
麻疹是WHO继天花、脊灰后要消灭的第三种传染性疾病,应用麻疹疫苗进行免疫覆盖是在全世界范围内消灭麻疹的最有效手段,目前大部分发达国家与发展中国家和地区都在为这共同目标积极努力,建立了全球监测报告体系。2000年至2016年麻疹疫苗的接种使全球麻疹死亡率下降了84%,预计防止了2040万例死亡的发生,给世界各国的卫生与经济带来了巨大的效益。2012年世卫大会批准了全球疫苗行动计划,目标是到2015年在世卫组织四个区域消除麻疹,到2020年在五个区域消除麻疹。但由于各国对于麻疹疫苗免疫的重视程度与免疫策略不同,导致不同国家与地区的麻疹免疫覆盖率出现了显著差异。
2018年11月29日WHO发布了关于麻疹发病率激增是由于免疫覆盖率下降的报告,报告中指出,2017年全球麻疹死亡人数为110000人,其中大多数是五岁以下儿童。美洲、东地中海区域和欧洲的病例明显增加,各地区都爆发了疫情,特别是在已经实现或接近消除麻疹的国家。美国、日本、乌克兰、菲律宾、巴西、欧洲、非洲等 98 个国家和地区通过世界监测网络汇报了明显上升的麻疹病例,其中大部分国家对于麻疹疫苗并未实行强化免疫。在一些国家由于一些“反疫苗者”的行为与谣言的传播,越来越多的家长因对疫苗的安全性的担忧拒绝给他们的孩子接种疫苗。并且由于某些国家与地区因为法律或宗教豁免等因素并不强制计划免疫的推行,政府无法建立良好的舆论导向,最终的结果是导致麻疹泛滥大量患儿死亡的严重后果。如乌克兰仅在2018年一年就新增麻疹病例 30338例,菲律宾和巴西分别增长了13192和10262 起病例,而在2018年之前巴西的患病人数几乎为零,美国不同州由于免疫政策不同也呈现 出不同的麻疹疫情爆发趋势 [1]。对于这些情况的发生卫生学家分析主要有以下原因:
一是对麻疹的轻视,由于一些国家和地区已经极少发生麻疹病例,导致重视不足。
二是一篇错误文章的诱导。1998年英国肠胃病学家安德鲁·韦克菲尔德(Andrew Wakefield)于《柳叶刀》(Lancet)发表了一篇论文,对麻疹、腮腺炎和风疹疫苗和孤独症进行了研究,认为接种MMR疫苗可能与某些慢性肠道疾病(如克罗恩氏病或溃疡性结肠炎)的发病相关,进而影响到小孩的大脑发育进而诱发自闭症。这篇论文导致许多父母拒绝接种 MMR 疫苗,并由此造成了欧美国家一段时期内的麻疹、腮腺炎、风疹爆发。根据随后多项相关研究与调查英国全科医学委员会于 2010 年 1 月判定 Wakefield等人在 1998 年论文中的多项内容是不正确的,并且与调查的结果甚至是相反的,由此 2010 年 2 月《柳叶刀》杂志撤销了这篇论文。新英格兰杂志也就此调查发表了一系列的文章,有证据表明 Wakefield等人的这项研究存在着不正当的经济利益目的。虽然不断有结论相反的研究论文发表,但这个事件对于麻腮风疫苗使用的影响是巨大的,时至今日,仍有不明原因的年轻父母因该谣言而产生对疫苗接种的忧虑。 由于这篇缪文的影响,2010-2016 年间英国等地的麻疹患儿发病率有明显的增加,由每年几十例激增到个别爆发年 2000 例左右,直到近两年由于免疫覆盖率的上升才得以控制。直到近年仍不断有科学团队努力工作以消除这篇文章的不良影响。2019 年《Annalsof Internal Medicine》杂志上发表了一篇针对 65 万名丹麦儿童近 20 年的大样本研究显示接种疫苗与自闭症无关,甚至未接种疫苗的自闭症发生率反而高出了 7%。
再有就是卫生体系的不完善与医疗水平的低下,麻疹疫苗供应不足等原因。
我国在过去几年随着民众对疫苗安全性有效性关注度的增加,偶尔发生的一些疫苗不良事件被不明真相的人用来造谣传谣,再加上不良媒体的舆论发酵,使得公众对疫苗的安全使用产生了动摇。在这里,我们必须明确的指出在与我国接壤的邻国麻疹疫情爆发也时有报道,在此环境下我国仍能保持较低的麻疹发病率,不能不说良好的计划免疫与麻疹疫苗的有效覆盖功不可没。由于我国计划免疫中对于麻疹的重视以及近年通过第二针强化免疫接种,使得我国的麻疹发病率明显低于世界其他国家。
一、麻疹的病源学及流行病学
麻疹是一种经呼吸道传播的传染性极强的病毒性疾病,其文字记载可追溯到10 世纪的波斯。主要临床症状包括发热、呼吸道卡他、皮疹、柯氏斑等。临床初期可表现为一般的上呼吸道感染症状,随后常见高热。颊粘膜柯氏斑为其特异性表现,曾被临床医生作为鉴别其他出疹性疾病的依据。麻疹引起的皮疹常见于面部与躯干上半部,特点是于病毒暴露两周后陆续出现,持续约3~4天,压之退色,按其出疹先后顺序逐渐消退,可留下色素沉着。出疹早期可由患者鼻咽部分离病毒,至出疹2~3天可由患者血液中检测到麻疹抗体,临床上一般认为出疹前2~3天至疹后 4 天为麻疹传染期。天然感染麻疹后,患者可获得体液与细胞免疫,免疫力可持续终生。当患者体内具有麻疹抗体时,大多数人会出现亚临床性感染,或仅出现轻微的临床症状并产生持久地免疫力,6 个月内的婴儿一般由于母遗传抗体的保护也较少发病。大部分麻疹患者经过典型或非典型发热、皮疹及上呼吸道感染症状后可由于病毒自限恢复健康,并获得天然免疫力。但少部分可进展发生中耳炎、肺炎、腹泻、感染后脑炎、亚急性进化性全脑炎(subacute sclerosing pancephalitis,SSPE),甚至死亡。据报道在发展中国家,麻疹导致的儿童死亡率可高达2%-15%,肺炎是主要致死原因。SSPE 是一种罕见的退行性中枢神经系统疾病,它可以在麻疹感染后多年发生,至今发病机制 仍不明确,是麻疹的严重并发症之一 [2]。
疫苗前时代大多数人在幼儿期罹患麻疹,文献报告平均年龄集中在3~4 周岁,随着麻疹疫苗的使用,发病年龄有后移现象。在麻疹疫苗应用之前,我国的麻疹报告发病率波动在 158/10 万人~ 1432/10万人间,平均为766/10万人,应用 MV后麻疹发病率有大幅下降,1987 年后我国麻疹发病率一直控制在10/10万人左右,病死率也由 10/10万人降低至0.1/10万人。美国在在MV应用之前,每年约报告麻疹50万例,截至1997年每年仅报告100余例。虽然影响麻疹报告病例数的因素很多,包括人口构成的变化、流行周期、接种率与医疗卫生水平以及上报监测体系的完善,但非常明确的是麻疹疫苗的接种与强化免疫对于控制麻疹发病至关重要。
在疫苗被广泛应用前所有人均为易感人群,麻疹呈现周期性流行,这主要是易感儿童人群的累积造成的,并明显与季节相关,5岁以下的儿童死亡率很高,1959 年我国发生麻疹大流行 900 万人感染,26 万人死亡。
二、麻疹疫苗的应用历史

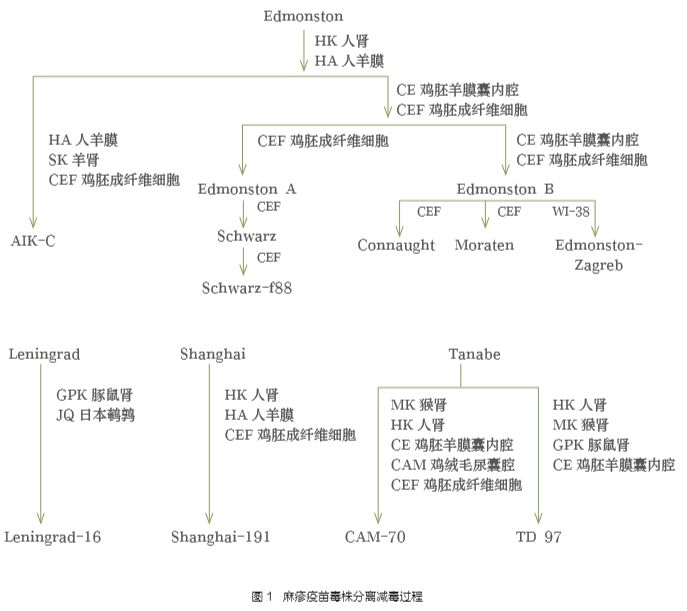
1954 年,Ender 和 Peebles 首次分离获得麻疹病毒。1963年,美国批准灭活麻疹疫苗销售,生产毒株为 Edmonston株,但由于灭活疫苗免疫原性差,保护时间短,且接种者在暴露野生型麻疹病毒时易发生非典型性麻疹综合征,因此在1967年后停止了灭活麻疹疫苗的使用改为使用减毒活疫苗,生产毒株为Edmonston 衍生株(表 1、2)。俄国为自主分离获得的 Leningrad 株的衍生株,日本采用的是由Tanabe株衍生出来的CAM-70株与TD97株。1960年,我国开始研制麻疹减毒活疫苗,生产毒株为沪191、长47等(图 1)。
三、麻疹疫苗的生产、检定及评价
麻疹疫苗的制造与生产是在对麻疹病毒的深入研究的基础上完成的,疫苗的效力检测也与病毒的自身特点密不可分。麻疹病毒属于副粘病毒科麻疹病毒属,是一类有包膜的-ssRNA病毒,具有不分节段的负链 RNA 基因组。其结构为球形有包膜,包膜上有血凝素蛋白H和融合蛋白F突起,介导了病毒对宿主细胞的吸附融合过程,通过血凝素与敏感细胞表面的唾液酸受体结合,使病毒吸附在细胞表面,从而病毒与宿主细胞膜发生结合,最终病毒进入细胞并发生溶血。HA 能凝集人或动物红细胞,称为血凝现象,血凝现象能被相应抗体抑制称为血凝抑制试验,用来测定抗原或抗体的存在。即加入特异性抗体或特异性抗原后,使原有的血凝反应被抑制。目前常采取此种方法来评价疫苗的免疫效果。衡量麻疹疫苗的保护效果的最常用方法就是选择暴露概率相同的人群,比较疫苗接种组与未接种组的麻疹发病率,但由于目前麻疹疫苗的接种覆盖要求与空白对照组可能引起的严重医疗后果,目前麻疹疫苗的临床试验均为采取与已上市应用的麻疹类疫苗进行有效性比较已确定免疫效果 [3]。
麻疹病毒含有15 894个核苷酸,Genebank中已收录了一些野毒株与疫苗株的测序结果。自2003年WHO建立了全球麻疹监测体系后,陆续在世界范围内建立了标准化病例确诊与病毒鉴定的程序,逐步摸索出了不同基因型麻疹在全球范围内的分布。虽然存在不同的基因型,但只有一个血清型,因此接种疫苗的免疫效果可覆盖不同基因型的野毒株。
麻疹病毒可在多种细胞上进行培养,人源或非人源的细胞系均可,目前采用的疫苗株就是经由原代肾细胞、原代人羊膜细胞、鸡胚细胞等适应传代减毒获得的。我国目前在售的所有麻疹成分的疫苗均是在原代鸡胚细胞上生产获得的。在细胞培养中,麻疹病毒在特定的细胞上可引起特定的细胞病变,产生独特的镜下形态学改变,在此基础上形成了对麻疹疫苗效力的经典测定方法,即微量细胞病变法,该方法简单、可靠、重复性好。
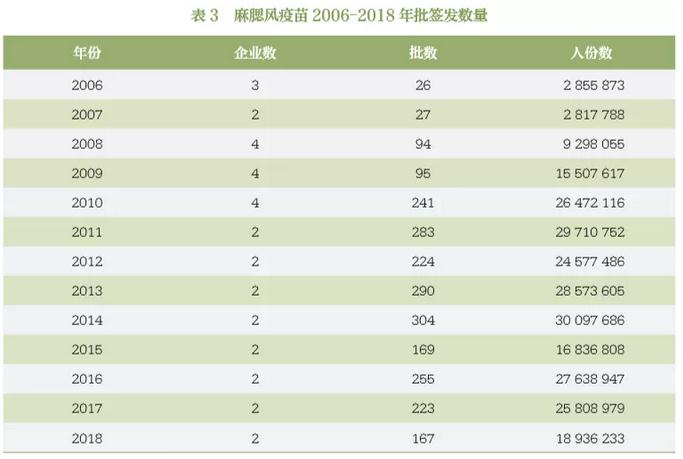
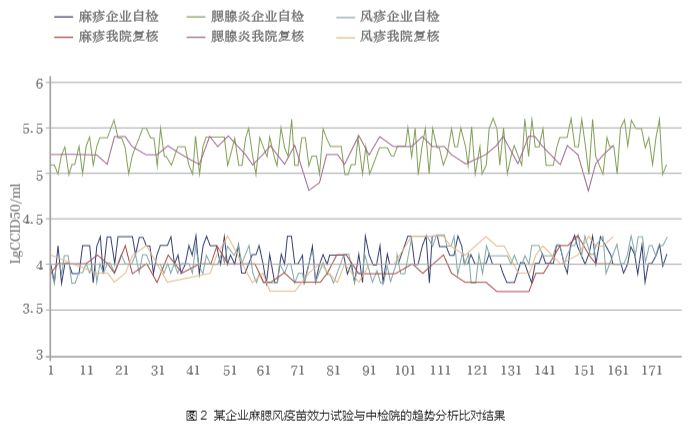
我国自 2001 年起对麻疹及含麻疹成分的联合疫苗实行批签发审批制度,即生产企业将每批次生产的疫苗产品在自检合格的基础上抽样送检,中国食品药品检定研究院(后简称中检院)对其送检的产品进行全部批次的资料审核与按比例抽验关键质控项目,抽验过程及全部批次的无菌与异常毒性实验由各地方授权药检所协助完成,在中检院依据各企业批准的企业标准与《中国药典》的要求对样品进行检定合格后,合并地方药检所安全性报告最终发出该批制品的批签发合格证,产品予以上市销售。由于单价麻疹疫苗在计划免疫中逐渐退出舞台,取而代之的是含麻疹成分的二联与三联疫苗。自 2006 年至2018年12年间中检院共批签发麻疹腮腺炎风疹联合减毒活疫苗 2398 批次,共计 2 亿 6 千万人份(表 3)(单价疫苗与二联疫苗未列入统计)。在批签发过程中,中检院密切关注效力、安全等关键性质量指标,按照WHO建议对企业自检结果与批签发试验结果进行趋势分析(图 2),一旦发现异常,迅速反应,确保在我国上市使用的麻疹及相关疫苗是安全有效的,确保麻疹的有效免疫覆盖率 [4]。
在我国严格的监管机制下,我们的疫苗是安全且有效的,科学的接种疫苗,不信谣不传谣不造谣,是利国利民利己的好事。国家加强监管力度,树立良好的舆论导向,老百姓提高自身意识,共同阻止卫生不良事件的发生。
作者简介:
崔晓雨,中国食品药品检定研究院呼吸道病毒疫苗室,硕士研究生,助理研究员,主要研 究方向为流感疫苗、麻腮风疫苗、水痘疫苗的质量控制
通讯作者 :李长贵,中国食品药品检定研究院呼吸道病毒疫苗室,主任,教授,主管呼吸 道病毒疫苗的质量控制
来源:崔晓雨. 李长贵. 麻疹和麻疹疫苗的应用[J]. 中国食品药品监管. 2019.3(18):92-99.
《中国医药报》社版权所有,未经许可不得转载使用。
(责任编辑:)
分享至
右键点击另存二维码!
-
为你推荐