全球非小细胞肺癌治疗药物浅析
- 2019-03-14 09:44
- 作者:
- 来源:中国健康传媒集团-中国医药报
据《CA: A Cancer Journal for Clinicians》(《临床医师癌症杂志》)发布的全球癌症报告显示,2018年,全球新增癌症病例大约1810万人,并有960万人死于癌症。其中肺癌是最常见的类型,占所有癌症病例的11.6%,占癌症死亡总人数的18.4%。
根据世界卫生组织对肺癌的组织病理学分类,肺癌可分为腺癌、鳞癌、小细胞癌等亚型。由于除了小细胞肺癌以外的其他亚型在治疗方法等特点上存在共性,所以统称为非小细胞肺癌(NSCLC),NSCLC占肺癌的比例超过80%。
大部分肺癌患者初次确诊时已是晚期,很多患者即使早期被确诊,在经过手术、化疗或放疗后依然会复发,5年生存率仅有20%左右,该领域仍有很大的临床需求。
三种NSCLC治疗药物
目前,NSCLC治疗药物主要分为小分子靶向药物、肿瘤免疫药物以及抗血管生成药物三种。
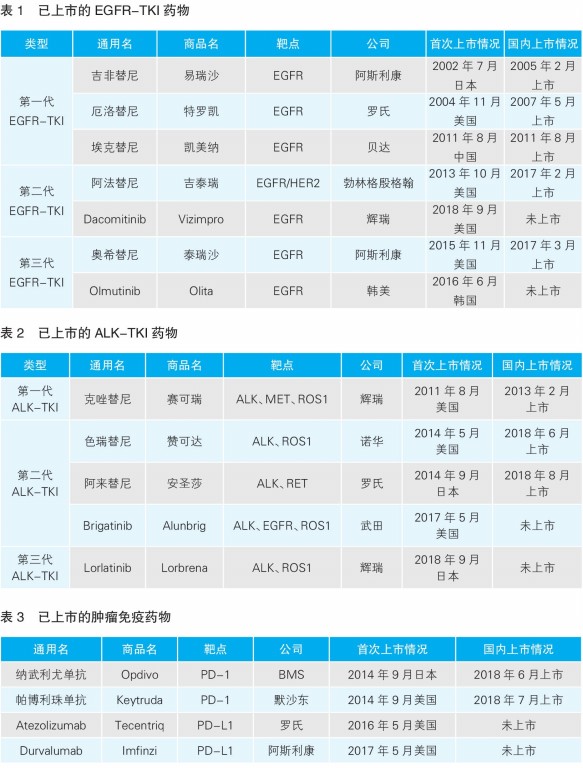
小分子靶向药物 靶向药物是根据驱动基因突变而设计的。研究发现,60%的肺腺癌及50%~80%的肺鳞癌中存在驱动基因突变。NCCN(美国国立综合癌症网络)推荐检测的生物标志物有EGFR突变、ALK重排、ROS1重排、BRAF突变等。目前已上市治疗NSCLC的小分子靶向药物主要包括EGFR-TKI和ALK-TKI。
EGFR是NSCLC最常见的驱动基因,在亚洲NSCLC患者中占比高达50%。目前EGFR-TKI药物分为三代,第一代主要靶向Del19、L858R等常见突变,第二代在此基础上增加了S7681I、L861Q、G719X等罕见突变,第三代则增加了T790M突变(已上市的EGFR-TKI药物见表1)。
由于专利到期和耐药性等问题,第一代EGFR-TKI药物销售额普遍下滑;第二代药物在药效增强的同时副作用也更大,预计未来销售额仍将缓慢小幅增长;第三代药物疗效显着,奥希替尼已被美国FDA批准用于一线治疗NSCLC的EGFR突变患者,目前销售额远超第一代药物。
在3%~7%的NSCLC患者中,ALK基因会与EML4基因融合,产生EML4-ALK融合致癌基因。EML4-ALK融合致癌基因也叫ALK基因重排,它可能导致自磷酸化,并诱导下游信号转导,从而促使细胞生长和增殖(已上市的ALK-TKI药物见表2)。
第一代ALK-TKI药物可能因继发性突变或治疗后发生脑转移而出现耐药;第二代药物阿来替尼一枝独秀,已获批用于ALK+ NSCLC(ALK阳性非小细胞肺癌)的一线治疗,销售额涨势强劲;第三代药物Lorlatinib能够穿过血脑屏障,抑制一代和二代药物治疗后的耐药突变,疗效有望超越阿来替尼。
肿瘤免疫药物 肺癌是PD-(L)1抑制剂重要适应证之一,目前已上市多个肿瘤免疫药物(见表3)。Opdivo在NSCLC适应证方面比Keytruda早获批7个月,但Keytruda率先取得NSCLC的一线用药资格,使其市场份额超越Opdivo。Imfinzi凭借不可切除、化疗后未进展三期NSCLC的适应证获批,极大推动了其在全球市场的业绩。Tecentriq已在美国获批,成为非鳞状NSCLC一线治疗药物,并于今年2月在我国申请上市。
抗血管生成药物 抗血管生成药物可分为两类:以VEGF或VEGFR为靶点的单抗和以VEGFR为靶点的小分子酪氨酸酶抑制剂。目前已上市的抗血管生成药物包括贝伐珠单抗、Ramucirumab、安罗替尼。
正在探索的新疗法
尽管针对NSCLC的治疗已取得巨大进步,但NSCLC患者仍需要更多的治疗选择,研究人员也从未停止探索。
比如,人们通过疫苗来对抗癌症的尝试已进行了数十年,但大多数疫苗都未能表现出对实体瘤有明确疗效。但随着对肿瘤生物学、免疫系统、患者的免疫表型和肿瘤微环境的深入研究,以及新技术和药理学的发展,人们又重新思考使用疫苗治疗NSCLC。大多数新疫苗已被证明对人类安全且耐受性良好,但响应率、OS(总生存期)和PFS(无进展生存期)较低。预测性和反映应答水平的生物标志物有助于更精准地选择目标NSCLC人群,使他们受益于特定的疫苗产品。目前,新的组合疗法正在试验中,比如疫苗与化疗组合、疫苗与免疫检查点抑制剂组合,以及三者的联合疗法。
此外,已公开发表的文章表明,miRNA与NSCLC的治疗之间存在相关性,但所涉及的详细机制尚未阐明。初步研究证明,miRNA可能作为诊断或预后的生物标志物,并成为治疗NSCLC的新靶点。
我国30%~40%的NSCLC患者携带驱动基因突变,对于这类患者可以使用靶向药物治疗。但有些驱动基因突变率较低,且某些常见基因突变也存在罕见突变亚型,所以,目前小分子靶向药物的开发也更多考虑到罕见驱动基因突变以及罕见突变亚型。对于驱动基因突变阴性,以及对小分子靶向药耐药后没有其他靶向药物选择的患者,肿瘤免疫疗法的面世为其带来了福音。预计免疫检查点抑制剂或将占据NSCLC药物市场的大部分份额。
据了解,目前NSCLC治疗主要有三个特点和趋势:一是生物标志物的识别比预想要复杂,但可以寄希望于新一代的基因工具来筛选NSCLC患者;二是单一的生物标志物对疗效的预测能力有限,需要考虑多模式生物标志物组合,如TMB、PD-L1和基于血液的检测;三是单药治疗有效率较低,组合疗法将成为未来NSCLC的标准治疗方式,如免疫与免疫、免疫与化疗及免疫与抗血管生成药物的联用。但由于当前技术能力所限,还无法准确预测哪种组合更有效,这也是近来各专注于PD-(L)1研发的药企积极寻求合作的原因。希望尽快提升组合疗法的技术水平,使之惠及更多NSCLC患者。(凯莱英医药集团供稿)
《中国医药报》社版权所有,未经许可不得转载使用。
(责任编辑:)
分享至
右键点击另存二维码!
-
为你推荐













