中美欧药品注册对照谈 | 中美欧临床试验用药品生产质量管理规范对照
- 2022-07-18 12:00
- 作者:许丹
- 来源:中国食品药品网
临床试验用药品是指用于临床试验的试验药物、对照药品、安慰剂,其生产质量管理是临床试验中的关键因素。
2022年5月,国家药监局发布了《临床试验用药品(试行)》附录,自7月1日起正式施行。作为《药品生产质量管理规范》(2010年修订)的配套文件,该附录旨在规范和指导临床试验用药品制备,确保临床试验用药品质量,保障受试者安全。
本文梳理分析了中国、美国、欧盟在临床试验用药品生产质量管理方面的法规要求,供读者参考。
临床试验用药品生产具有特殊性
临床试验用药品一方面直接影响受试者的安全,另一方面其有效性决定了新药临床试验结果;临床试验用药品质量是否可控,也关系到新药的评价和能否获批上市。可以说,临床试验用药品是新药研发的关键产品,规范其生产质量管理非常重要,应最大限度降低研发生产环节引入的安全和质量风险。
不同于已上市药品的生产,临床试验用药品的生产具有特殊性。首先,临床试验用药品生产处于药物研发过程中,工艺和研究还不充分,生产批量小、批次少。而药品生产质量管理规范(GMP)是针对药品商业化生产规模的产品,其典型特征为商业化批量重复性生产,可能不完全适用于临床试验用药品的生产。其次,在药品早期研发阶段,企业缺少对临床试验用药品毒性的全面了解,在处方配比和生产工艺验证上存在不完善的现象。再次,临床试验设计的多样性对药品生产、包装与贴签等方面提出更多的要求。比如生产用于双盲试验的临床试验用药品,既需要包装设计不能引起破盲,也要保证药品的可追溯性,保证在紧急情况下揭盲的需要。此时不仅区别于商业化GMP的要求,更增加了出现混淆和差错的风险。此外,临床试验用药品处在产品研发阶段,企业可能迫于对研发进度的追求采取快速且粗放(quick and dirty)的研发策略,而忽视生产质量管理。
临床试验用药品生产的特殊性,决定了其生产管理不能完全照搬商业化药品GMP管理模式,必须建立起一个高效的质量管理体系,兼顾临床试验用药品的特殊性和不确定性,规范临床试验用药品生产。因此,为指导企业建立临床试验用药品生产质量管理体系,同时也为监管部门提供相关的监管依据,许多国家都制定并实施了临床试验用药品生产质量管理规范(IMP),并在新药注册过程中按相应规范对临床试验用药品生产质量管理情况进行现场检查。
IMP的特殊要求
我国IMP法规要求
我国于2002年施行的《药品注册管理办法(试行)》首次规定,“临床研究用药物,应当在符合《药品生产质量管理规范》条件的车间制备。制备过程应当严格执行《药品生产质量管理规范》的要求”;2007年施行的《药品注册管理办法》保留了此项要求。新修订《药品注册管理办法》(2020年7月1日施行)规定,“药物临床试验用药品的管理应当符合药物临床试验质量管理规范的有关要求”,同期实施的《药物临床试验质量管理规范》规定了“试验药物的制备应当符合临床试验用药品生产质量管理相关要求”。因此,一部“临床试验用药品生产质量管理规范”亟待制定。
在药品全生命周期监管中,产品研发、临床试验、商业化生产、流通和退市等每一环节应当有对应的法规要求,从而统一行业行动标准,提升整体水平。目前我国药品监管法规体系中,药品商业化生产应遵守《药品生产质量管理规范》,药品研发阶段的临床使用环节应遵守《药物临床试验质量管理规范》。为规范和指导临床试验用药品制备,支持研究和创制新药,参考相关国际做法,国家药监局于2022年5月发布了《临床试验用药品(试行)》,以避免在临床试验用药品制备过程中由于不良生产行为引入的安全和质量问题,最大限度降低生产环节引入风险,保障临床试验用药品质量安全。
美国IMP法规要求
美国食品药品管理局(FDA)最早在1997年发布了《新药临床试验用样品制备技术指导原则》,其中规定了临床试验用药品生产时必须符合cGMP的规范。该文件也谈到了临床试验用药品的生产和商业化生产的不同,为了保证受试者的安全,临床试验用药品需要经常接受FDA的cGMP现场检查。
为了区分临床试验用药品对cGMP要求的符合程度不同,FDA于2008年7月发布了《Ⅰ期临床试验用药品生产质量管理指导原则》,全文强调了Ⅰ期临床试验所用的研究药品生产必须符合cGMP的要求,同时为了兼顾研究药品的特殊性,部分生产管理可以参照该指导原则执行,给临床试验用药品生产带来了一些灵活性;同时也说明了生产厂家可以采用其他代替方法达到该指南的要求。该指导原则主要包括人员、质量控制、机构与设备、药品组分和包装的控制、生产和记录、实验室控制、包装贴标签和发送、记录保存等方面。
与欧盟2010年发布的欧盟GMP附录13《临床试验用药品》不同,FDA发布的指导原则没有突出临床试验用药品设盲需求对生产管理带来的影响。对于欧盟重点强调的标签部分,FDA在该指导原则中相对涉及较少。
FDA在2003年发布了《Ⅱ期和Ⅲ期临床试验用药品的指导原则》,其中更多地强调Ⅱ期和Ⅲ期注册申报资料的要求,对临床试验用药品的生产和质量控制的管理涉及较少。
欧盟IMP法规要求
欧盟在临床试验指令(Directive 2001/20/EC)中对临床试验用药品进行了定义,规定其为用于临床试验的具有活性物质的药物或安慰剂形式的药物,同时也包括了已经上市的阳性对照药品。
2014年,欧盟发布了人用药临床试验法规(Regulation(EU)No 536/2014),其中第九章“临床试验用药品和辅助药品的生产和进口”中,单独强调了临床试验用药品的通用要求。如第62条指出,需要指定符合相应资质的质量负责人(Quality Person,QP),负责对每一批临床试验用药品进行放行。但是对其与商业化生产和质量控制异同没有详细规定。同时,第十章“标签”中明确了临床试验用药品的标签中应当有如下内容:临床试验负责人信息、临床试验信息,以及药品相关信息。
2010年发布的欧盟GMP附录13《临床试验用药品》,专门对临床试验用药品的生产质量管理提出了具体要求,较上述法令和法规更为详细。该附录共分15个章节,包括原则、质量管理、人员、厂房与设备、文件管理、生产、盲法操作、随机编码、包装、贴标、质量控制、批放行、运输、投诉、召回与退货。
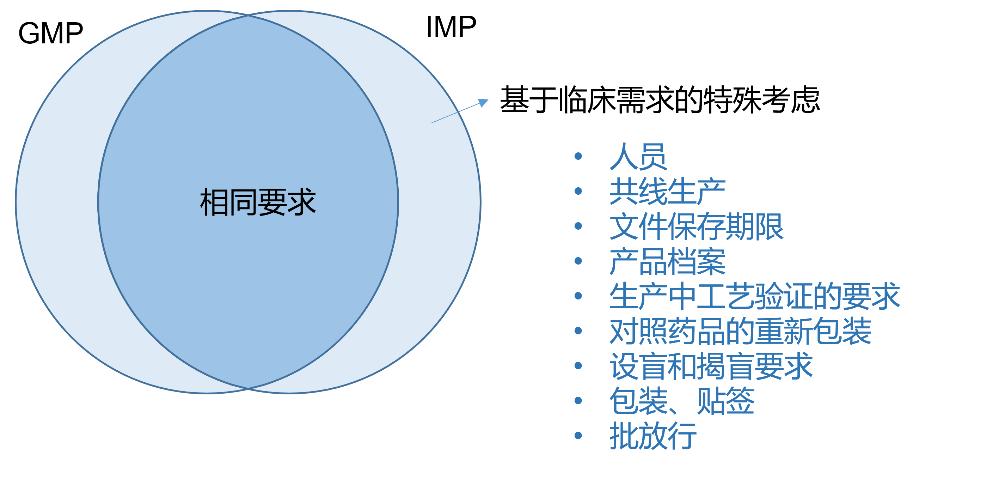
附录13总体框架和欧盟GMP正文类似,但是除去与商业化生产相同的要求,结合临床试验用药品的特殊性(设盲和可追溯性),重点强调了厂房设施、生产管理、盲法操作、包装和贴标等的不同点。如在公用厂房和设施部分,由于对临床试验用药品的毒性、效力与潜在敏感性可能未全面了解,所以更需要使交叉污染风险最小化,推荐尽可能采用专线生产方式;如果没有专线,推荐采用阶段化生产方式。在生产控制方面,由于早期工艺尚未充分,可以放宽对产品工艺验证的要求;但是对无菌和病毒灭活/ 去除工艺需要进行证明,确保临床试验用药品质量安全。在设盲操作时,既要保证符合GMP的可追溯性,同时也要满足盲法试验不破盲的要求,因此该附录对标签的管理方式也提出了详细要求。
同时,欧盟《原料药生产质量管理规范》中的第19章“用于临床研究的原料药”部分,也详细规定了用于生产临床试验用药品的原料药的管理要求。该章节强调了在临床试验用药品生产早期,原辅料质量标准尚未确定,在保障受试者安全的前体下,可以放宽对原辅料质量控制的要求,原料药可以只凭供应商的检验报告即可采用。与工业化生产相比,临床试验用药品的原料药产量不确定性高、波动性大,因此通常不要求对产量的变化进行调查。由于临床试验用药品的原料药工艺为固定仅生产一批,或开发过程需不断进行工艺变更,因此对于原料药的工艺验证也没有商业化生产的要求。生产过程中的偏差,不需要调查到根本原因,只需要如实记录。
中美欧IMP法规对比分析
总体来说,我国和欧盟的IMP要求更相似,但鉴于我国的实际情况有一些特殊考虑。例如在文件体例上,由于我国《临床试验用药品(试行)》的定位为《药品生产质量管理规范》的第13个附录,因此对于原料药的特殊要求融入到正文“物料”章节中,不再以类似欧盟IMP的写作方式,将原料药另以附录形式来另成一篇进行要求。在根据临床试验阶段进行分期要求的问题上,我国《临床试验用药品(试行)》和欧盟要求一致,淡化临床试验分期的区别,即无论是临床试验早期还是确证性临床试验阶段,临床试验用药品生产均应最大程度上符合GMP的通用要求,不再有区别对待;但是考虑在临床试验早期一些初创企业不具备完备GMP条件,允许其采取委托生产的方式进行临床试验用药品的生产。此外还有其他具体差异,详见下表。
对于实施IMP后药监部门是否会针对临床试验用药品生产管理进行核查的问题,欧盟在2001/20/EC指令第15(1)款中提到,可以由被药监局认可的第三方机构进行核查;而FDA更倾向于在生产场地进行生产许可检查同时进行临床试验用药品检查。 我国《临床试验用药品(试行)》中未涉及检查的内容,但是在《药品注册核查要点与判定原则(药学研制和生产现场)(试行)》(2022年1月1日施行)中规定研制现场核查“必要时,可前溯至研究立项、处方筛选、工艺优化等研究内容”。
综上,我国新发布的《临床试验用药品(试行)》填补了监管法规体系的空白,其在适用范围和管理要求等方面与欧美法规有很多相似之处,同时结合我国国情也存在一定特殊考虑。该附录的正式施行,将推动临床试验用药品生产规范化,同时兼顾了临床试验用药品的特殊需求,规范临床试验用药品生产质量管理,保护临床受试者的权益,保障临床试验的质量。
相关阅读
WHO的IMP法规要求
1996年,世界卫生组织(WHO)发布了Technical Report Series 863附录7《人用临床试验用药品生产质量管理规范》,该附录强调了临床试验用药品生产的通用要求,包括质量保证、验证、投诉、召回、人员、厂房和设施、物料、文件、生产管理、质量控制、发运、退回和销毁等方面。其表述内容和欧盟IMP的要求基本相同,突出强调了文件管理的内容,具体包括生产订单、产品档案、标准、工艺规程、包装、标签、重新贴标签、设盲编码等要求。
由于WHO对COVID-19治疗药物进行检查需要新的指导原则,WHO第55次药物制剂专家委员会(ECSPP)同意了预认证-检查小组(PQT INS)提出的紧急修订临床试验用药品GMP指南的提案。2020年底,WHO发布临床试验用药品生产质量管理规范草案,该草案是对1996年版IMP的更新,于2021年1月开始公开征求意见。该草案共18个板块,涵盖了药品生产质量管理全过程,涉及的具体领域包括质量管理、确认和验证、外包活动、自检和质量审核以及人员培训。同时,场地、设备、仪器和材料、文件记录、加工和工艺设计、质量控制、稳定性等相关考虑因素也包含在指南草案中。修订该指南的主要目的,是为了其与当前国际上对GMP的期望和趋势保持一致,并与其他国际指南中的原则保持一致。因此,具体内容和欧盟要求保持一致,但是并未和FDA一样对临床试验用药品有Ⅰ期、Ⅱ期和Ⅲ期分期的要求。
需要注意的是,WHO作为一个国际协调机构,还负责对各个国家的药品监管机构进行评估和指导,其中WHO的NRA(National Regulate Assessment)评估项目中CT01.04指标要求“临床试验用产品符合临床试验用产品生产质量管理规范的法律条款、法规和指南”。而在2014年WHO对我国的评估中,我国药品监管法规中缺少该部分内容。因此,我国新发布的《临床试验用药品(试行)》,填补了该项法规空白,也标志着我国药品监管更加成熟完善。
(杨森中国注册部CMC高级经理 许丹,本文经DIA中国药品法规事务社区核心成员审阅)
本文仅代表作者观点,不代表本站立场。
《中国医药报》社版权所有,未经许可不得转载使用。
(责任编辑:陆悦)
分享至
右键点击另存二维码!
-
为你推荐
-

药品管理法实施条例大家谈|中药饮片监管迎来哪些变化
新修订《中华人民共和国药品管理法实施条例》(以下简称《实施条例》)细化完善了中药饮片研制、生产、销售、使用、标签等管理制度,增加了履行药品上市许可持有人(以下简称持有人)义务、禁止... 2026-05-14 16:53 -

药监部门是否应告知举报人不予立案决定
《市场监督管理投诉举报处理办法》(以下简称《处理办法》)已于4月15日起正式施行。该办法在《市场监督管理投诉举报处理暂行办法》(以下简称《暂行办法》)基础上作出较大幅度修订。其中,删... 2026-04-22 14:58
互联网新闻信息服务许可证10120170033
网络出版服务许可证(京)字082号
©京公网安备 11010802023089号 京ICP备17013160号-1
《中国医药报》社有限公司 中国食品药品网版权所有